Incontinentia Pigmenti : symptômes, diagnostic, traitement de cette maladie génétique
L’Incontinentia Pigmenti est une maladie génétique rare et assez mal connue. C’est une maladie orpheline. Elle touche la peau, les dents, les yeux ainsi que le système nerveux central. Il s’agit donc d’une maladie héréditaire dominante. Elle survient principalement chez les filles, et est généralement létale chez les garçons. Son nom tient des anomalies observées sur la peau à l’examen microscopique.
C’est une maladie qui évolue généralement en quatre stades. La durée des différentes étapes varie d’un individu à l’autre et les différents types de lésions peuvent coexister.
1. Quels sont les symptômes de l’Incontinentia Pigmenti ?
L’Incontinentia Pigmenti débute par une éruption cutanée qui apparaît généralement le long des lignes de Blaschko. Ces lignes sont des motifs cutanés non aléatoires et normalement invisibles sur la peau, mais qui (extrêmement rarement) peuvent devenir visibles chez l’être humain. Des marbrures et des motifs caractéristiques apparaissent alors sur la peau. Ces lignes correspondent à la migration des cellules cutanées embryonnaires.
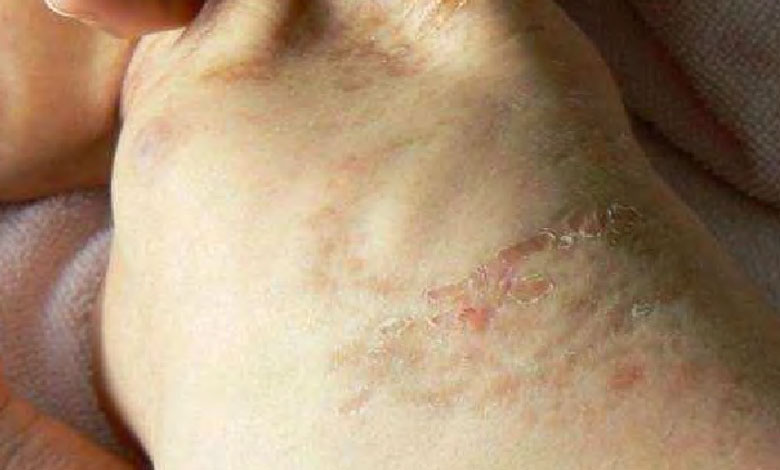
Le premier stade est caractérisé par des lésions vésiculeuses. Les vésicules sont de petits décollements de la peau qui contiennent une goutte de liquide. Cela donne l’impression d’une petite bulle posée sur la peau. Cette vésicule est généralement souple et un peu brillante. Ce sont des lésions qui grattent souvent. L’éruption est généralement absente à la naissance et apparaît dans les heures ou les premiers jours de vie. Cette phase régresse généralement avant les 18 mois de l’enfant.
Le second stade est caractérisé par le développement de verrues qui suivent les lignes de Blaschko. Ce stade régresse généralement en quelques mois. Cette étape peut comporter une dystrophie unguéale et des anomalies de l’éruption dentaire.
Le troisième stade est « pigmenté » c’est lui qui donne son nom à la maladie. Ce stade est caractérisé par une hyperpigmentation brune ou gris clair. Elle prend une allure de tourbillon sur le corps et de lignes sur les membres. Cette hyperpigmentation n’est pas présente dès la naissance mais apparaît plutôt vers 6 mois voire un an. Cette coloration s’estompe dans la deuxième année.
Le quatrième stade est caractérisé par un aspect d’hypopigmentation et une alopécie (la chute des cheveux ou des poils de n’importe quelle partie du corps) de disposition linéaire particulièrement au niveau des extrémités et du scalp. Ces alopécies peuvent correspondre à une zone cicatricielle survenue après une éruption bulleuse. Ces zones peuvent être de petites tailles et très peu visibles. Les cheveux sont généralement fins et épars, tout comme les cils et les sourcils.
2. Quelles sont les causes de l’Incontinentia Pigmenti ?
L’Incontinentia Pigmenti est causée par une mutation sur le gène NEMO (Xq28). Ce gène est situé sur le chromosome X, c’est pourquoi les filles sont plus touchées. La transmission de la maladie est dominante.
La mutation dont l’ampleur est variable (c’est-à-dire que le gène est plus ou moins abîmé) affecte la production de la protéine de ce gène impliquée comme régulateur du système appelé NF-kB. Le fonctionnement précis de ce système est mal connu.
Le phénomène d’inactivation du chromosome X chez les femmes fait que les tissus sont touchés de manière aléatoire. Un diagnostic prénatal permet de déceler la maladie mais pas d’en prévoir la gravité. Cette dernière peut être très variable d’un individu à l’autre.
3. Quels sont les examens pour le diagnostic de l’Incontinentia Pigmenti ?
L’examen cutané permet le diagnostic. On constate l’apparition précoce de vésicules et de pustules comparables à celle de la varicelle, sur la peau du nouveau-né.
4. Quels sont les traitements de l’Incontinentia Pigmenti ?
Le traitement de l’Incontinentia Pigmenti est principalement symptomatique. Généralement, la maladie est suivie par un dermatologue, bien qu’elle nécessite tout de même un suivi multidisciplinaire.
La prise en charge dermatologique est donc principalement symptomatique. Les dermocorticoïdes peuvent essayer de contrôler une phase inflammatoire si celle-ci est importante et invalidante.
Il a déjà été essayé de traiter les lésions hyperpigmentées par laser mais ce traitement a eu pour conséquence une récidive de poussées inflammatoires. Ce traitement est donc à éviter. Une photo protection est cependant conseillée.
Il faut noter que les lésions cutanées régressent spontanément.
Le suivi dermatologique est important et régulier dans les premiers mois de la vie : une fois par mois pendant 6 mois puis deux fois par an jusqu’à cinq ans. Bien sûr, ce suivi est adapté à chaque patient.
La maladie peut également demander un suivi ophtalmologique, neurologique et dentaire.


